脳卒中センター
ご挨拶
脳卒中は単一疾患としては最も患者数の多い疾患であり、日本人の死因第4位、寝たきり原因の第1位を占める国民的な疾患です。脳卒中は生活習慣に起因して発症することが多く、高齢化社会とも密接に関連しています。脳卒中発症後の病態管理に加えて、生活習慣の是正による発症予防、後遺症や要介護状態を防止する努力が重要です。一方で、近年の脳卒中診療における検査技術や治療法の進歩は目覚ましく、より高度な専門的医療が求めらてきています。
これらの状況の中、複数の関係科、コメディカルを含めた専門的な合同医療体制を作ることが必要となってきました。また単一病院ではなく、関連機関・施設と連携し、シームレスな地域医療体制を構築することが求められています。当院では、脳卒中患者に対する総合的な診療体制を充実させるために2013年12月に「脳卒中センター」を開設しました。2021年度からは日本脳卒中学会からPSC(一次脳卒中センター)の認定を受けています。
診療体制
脳神経外科と脳神経内科で情報共有、治療方針の決定を行い、双方の長所を活かした診療を目指しています。現在、脳神経外科医2名、脳神経内科医7名が在籍しています。
| 脳卒中センター部長 (神経内科部長) |
中谷 嘉文 なかや よしふみ |
臨床神経学一般 |
|---|---|---|
| 日本神経学会認定 神経内科専門医(指導医) 日本内科学会認定 総合内科専門医 | ||
| 部長 | たかはし よしのぶ 髙橋 義信 |
脳神経外科一般 脳腫瘍 脳卒中 |
|
日本脳神経外科学会認定 脳神経外科専門医 日本がん治療認定医機構認定 がん治療認定医 |
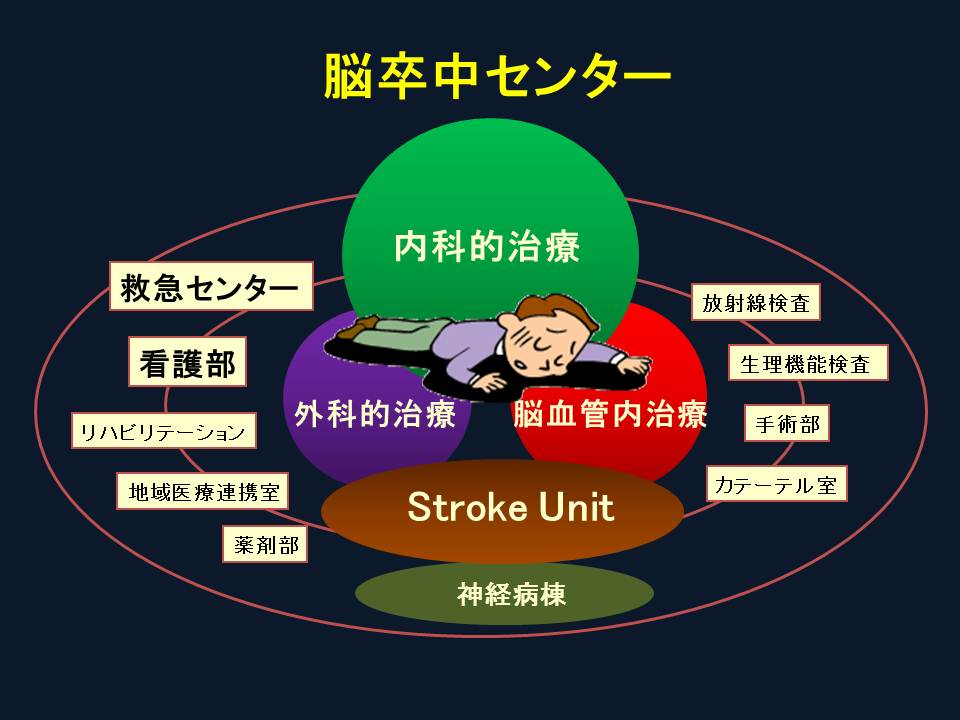
診療の中核となるのはStroke Unit(SU)です。脳卒中専門病棟(3D病棟)に医師のほか、看護師、リハビリテーション技師、薬剤師、MSWなどの多職種の専門スタッフが集い、協調して診療を進めていくというコンセプトです。

治療については、内科的治療、外科手術、血管内治療などを組み合わせた包括的なアプローチを行います。常時、脳画像検査(CT、MRI)、カテーテル検査が可能であり、緊急で脳手術と血管内治療を行うことができます。
脳卒中センターの役割
1) 急性期治療
rt-PA静注療法、抗血栓薬などの薬物治療、緊急外科手術(血腫除去術、クリッピング術)や血管内治療(血栓回収術、コイル塞栓術)を行います。呼吸や循環不全などがあれば集中治療室での治療を行います。また、患者様の病態に応じて急性期リハビリテーションを早期から行い、機能予後の改善を図っています。
2) 慢性期予防的治療と検査
高血圧、糖尿病、脂質異常、心房細動など脳卒中の危険因子について、予防的対策を行います。必要に応じて関係診療科(循環器内科、糖尿病内科、腎臓内科など)に併診を依頼しています。また画像検査によって脳血管病変・循環予備能の評価を行い、未破裂脳動脈瘤、頚動脈狭窄症などの病変に対しては厳密な適応評価のもとに予防的な外科治療を行っています。その他、当院では脳ドックを行っており、頭部MRI/Aで異常を指摘された際は迅速に対応しています。
3) 地域医療連携
脳卒中地域連携パスを活用したシームレスな医療連携を推進しています。脳卒中の予防、脳卒中後遺症のケアには、全身的な内科管理が重要となります。脳卒中の病態が落ち着けば、積極的にかかりつけ医へ紹介し、必要時に当院がバックアップできる体制をとっています。
対象疾患と診療内容
1)脳梗塞
発症4.5時間以内の超急性期脳梗塞は、rt-PA静注による血栓溶解療法で神経症状が著明に改善する場合があります。また、rt-PA静注が無効あるいは適応外の症例に対しては、機械的血栓回収術が選択肢となります。当院では、患者さんの背景、頭部画像(CT/MRI)などから、閉塞動脈の再開通療法の適応を適切に判断して実施しています。このほか、抗血栓療法、脳保護療法などの薬物治療を標準的治療として行い、患者様の後遺症の軽減、早期の社会復帰にむけて尽力しています。
2)脳出血
ほとんどの脳出血は内科的に治療が行われています。 救命のための緊急手術(開頭血腫除去術)を常時行うことができる体制をとっています。一方、より速やかに回復を促すために、侵襲の少ない内視鏡手術や定位脳手術を行うことがあります。
3)くも膜下出血
くも膜下出血の原因のほとんどは脳動脈瘤の破裂です。これに対する治療方法には外科手術(開頭クリッピング術)と血管内治療(コイル塞栓術)があり、どちらの治療も当院では可能です。どちらが優れているというよりも、年齢や体調、動脈瘤の部位や形によって、どちらの方が治療しやすいか、安全かという観点から総合的に判断し、最も良い結果が得られるように治療方針を決めています。
近年、偶然に画像検査で脳動脈瘤を発見されることが増えてきました。この未破裂脳動脈瘤に対する治療方針は専門医によって判断されます。適応があれば、上述の如く、より良いと思われる治療方法をお勧めします。
当院における脳卒中診療実績
2011年の京都市立病院の独立行政法人化後、脳神経外科・脳神経内科のスタッフが増員され、特に超急性期から急性期脳卒中の治療に力を入れてきました。急性期症例だけでなく、未破裂脳動脈瘤や頚動脈狭窄症などに対する検査や予防的な治療も積極的に行っています。
| 2022年 (1/1-12/31) |
2023年 (1/1-12/31) |
|
|---|---|---|
| くも膜下出血 | 14 | 7 |
| 脳出血 | 60 | 34 |
| 脳梗塞 | 206 | 171 |
| その他 | 122 | 110 |
| 全体 | 402 | 322 |
多職種でのバックアップ体制
リハビリテーション科には、理学療法士・作業療法士・言語聴覚士計20名が在籍し、脳卒中センターの入院患者様に対してリハビリテーションを提供しています。
脳卒中センターでは、急性期の集中的なリハビリテーションを行います。多職種で連携をとり、発症後できるだけ早期から開始します。安全性を確認した上で座位・歩行訓練など運動療法、日常生活動作の訓練、言語機能訓練、摂食嚥下評価および機能訓練などを行い、障害された機能の早期回復を目指します。リハビリテーション開始後は、看護師の協力を得ながら、リハビリテーションの成果を病棟での生活場面の中に取り入れています。また、回復期リハビリテーション病棟への転院をスムーズに行うために、地域連携室や他の医療機関との連携・情報共有を行っています。










