シームレスながん医療体制
がんの診断
がんが疑われたときには、最初に詳細な問診(質問)と診察を行います。問診は、診断の手がかりを得るためのもので、過去にかかった病気や、現在かかっている病気、家族の病気についても詳しく聞きます。
次に、より詳しい情報を得るために、血液検査や画像検査を行います。血液検査では、がんの診断の補助として、がんの勢いがわかる“腫瘍マーカー”の検査を行うことがあります。ただし、腫瘍マーカーだけでがんの診断はできません。
画像検査には、X線検査、超音波検査、CT検査、MRI検査、内視鏡検査などがあります。造影剤という薬剤を用いた検査を行うと、より鮮明な画像が得られ、腫瘍が良性か、悪性かの診断ができることがあり、必要に応じて造影剤を使います。
次に、生体検査を行います。がんが疑われる部分を採取し、顕微鏡で調べて診断を確定します。がんと診断がついた場合、治療方針を決めるためにがんの広がりを調べ、病気の進み具合に応じてステージ(進行度)分類を行います。同時に、肝臓、腎臓、心臓など全身の状態を調べ、治療を受けることができる状態かを判断します。治療可能と判断した場合、それぞれのがんのステージに応じた治療を行います。
手術
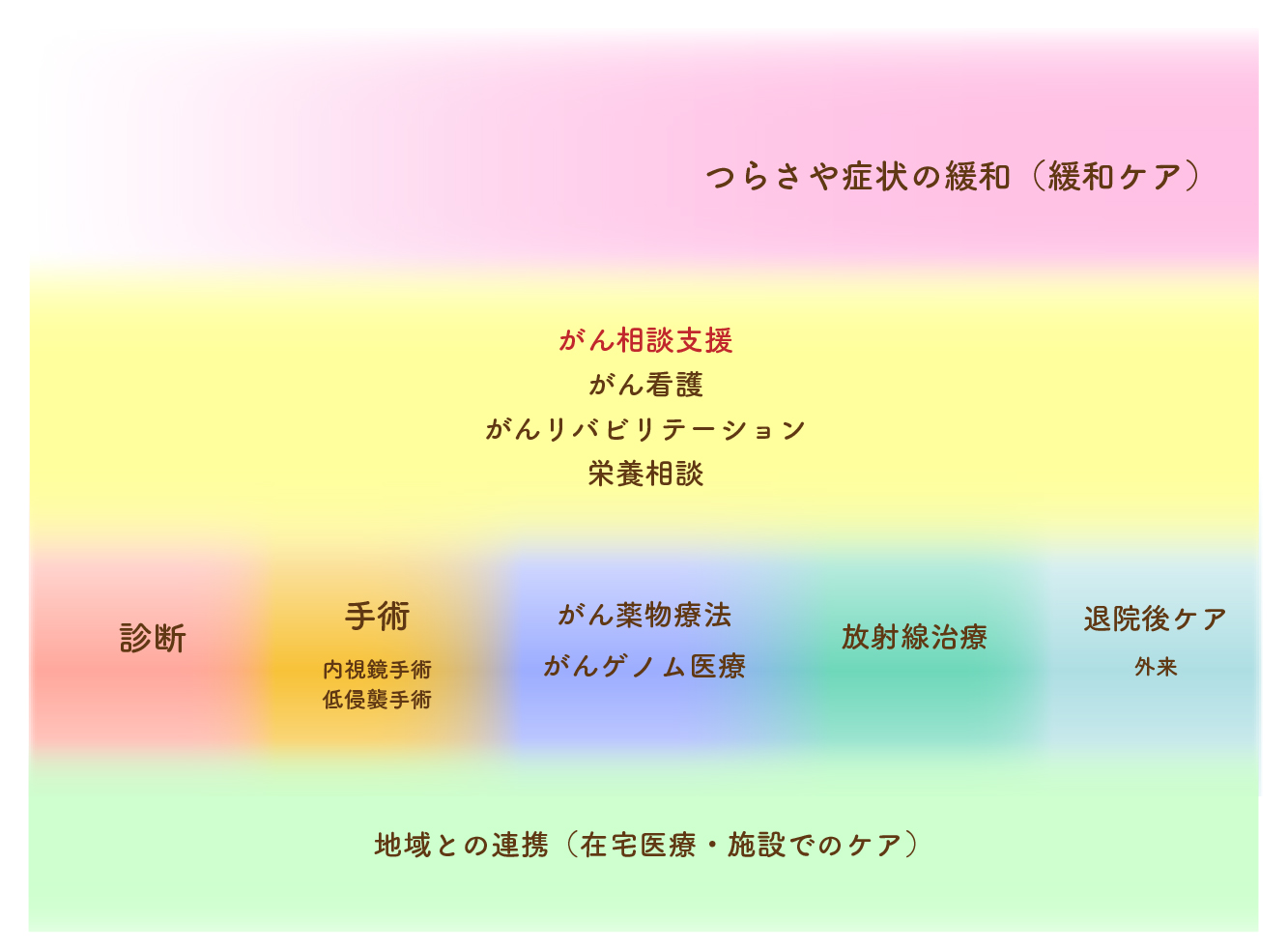
臓器などで塊をつくるがん“固形がん”を完全に治す(根治する)には、手術療法が大きな役割を果たします。それぞれの患者さんにとってどのような手術が最適かを評価するために、手術の前にはさまざまな検査を行い、多くのスタッフで相談して術式(外科手術の方法)を検討しています。
手術療法は患者さんに大きな負担がかかります。がんの根治性(完治する可能性)を高めながら患者さんへの負担をできる限り少なくするために、当院では手術支援ロボット「ダヴィンチ エックスアイ(da Vinci Xi)」(ロボット手術についての詳細はこちら)や、4K・3Dの内視鏡システムを導入し、なるべく小さな傷ですむ手術を行うようにしています。また、より安全に手術を実施するため、症例(症状の例)によっては複数の科での合同手術を行っており、手術前にCT検査で撮影した画像を3D構築し、手術中に確認しています。
手術後に傷などが痛むことがあり、患者さんが感じる不安は大きいものです。当院では手術後にも麻酔科の先生を中心としたラウンド(巡回)を実施しており、鎮痛についても十分な体制をとっています。
がん薬物療法・がんゲノム医療
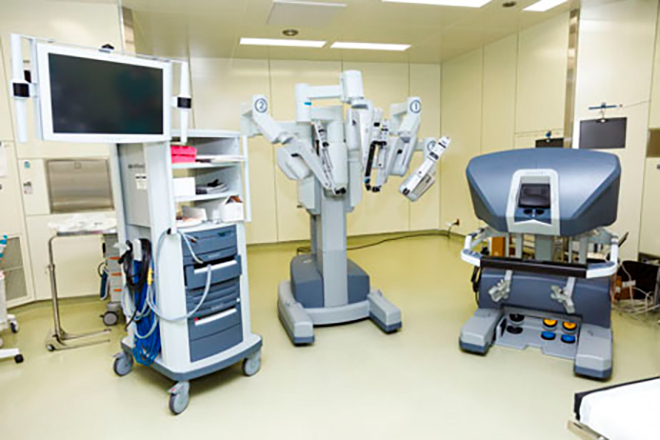
がん薬物療法
「がん薬物療法」とは、お薬を使用したがん治療のことです。がんを治したり、再発を抑えて治療効果を高めたり、進行を抑えたり、あるいはがんにより生じる症状を和らげるために行います。
がん薬物療法の種類には、①殺細胞性抗がん剤(主に古くから使用されている抗がん剤)を使用してがん細胞を攻撃する「化学療法」、②体の中のホルモンががんの増殖に関係する場合に選択される「内分泌療法(ホルモン療法)」、③がん細胞の増殖に関わる分子をピンポイントで攻撃する「分子標的療法」、④自己の免疫機能(体内の異物を排除する体の仕組み)を利用した「免疫療法」などがあります。
治療の際には、これらの薬剤を単独あるいは複数組み合わせて使用しており、一般的な薬剤よりも副作用が出やすい傾向にあります。そして、その症状や程度は患者さんによって異なり、時に病状が非常に重い場合もあります。
そのため患者さんに合わせた副作用対策を行っていくことが治療の鍵となります。この副作用対策は「支持療法」(症状を軽くするための予防、治療、およびケア)といい、近年、がん薬物療法の進歩とともに発展しており、その対応には専門的な知識が必要です。
当院には、がん薬物療法に関する専門的な知識をもった医師・看護師・薬剤師・栄養士など多くの職種の医療従事者・医療関係従事者が在籍しています。各職種が専門性を生かしながら連携し、患者さんの生活を支援しています。
がんゲノム医療
「がんは遺伝子の病気である」といわれています。正常な細胞ががんに変わるのは、遺伝子の変化(変異)によるものです。通常であれば、“がんへの変化”は自然に修復されますが、その仕組みが働かず、がんが発生します。
このような変化(変異)によって“がん発生に結びつくとされる遺伝子の異常”が、がん細胞の中には多数存在しており、その中の100種類以上の遺伝子の変化を分析し、その「がん」の特徴に適した有効性が期待できる薬剤の候補を探索する検査が「がん遺伝子パネル検査」です。
手術や、生体検査(幹部の一部をとって顕微鏡などで調べる検査)で採取されたがん組織からゲノムDNA(遺伝情報)を取り出して、遺伝子の異常を検出します。最近では、がん組織の採取が困難な場合に採血をし、血液の中に流れているわずかなゲノムDNAを取り出し、検査することも可能になってきました。
当院は、2018年10月に「がんゲノム医療連携病院」の指定を受け、がんゲノム医療を推進するとともに「がん遺伝子パネル検査」を積極的に行い、がんの治療戦略の一つとして、すでに80近い検査を実施してきました。
従来は、臓器別の抗がん剤を選択していました。例えば肺がんなら、診療ガイドライン(科学的根拠などに基づいて最適と考えられる治療法が提示された文書で、治療の指針となる)から、肺がんの抗がん剤を選択し、投与してきましたが、「がんゲノム医療」では、がんの臓器がどこにあろうと、“遺伝子の変化に合った薬剤(抗がん剤を含むを)選択しよう”といった治療法を行うことができます。
当院の遺伝診療部では、どの科のがんであっても、がんゲノム医療の適応と判断される場合は、積極的に「遺伝子パネル検査」を行い、そのがんにあった治療の可能性を探索しています。
放射線治療
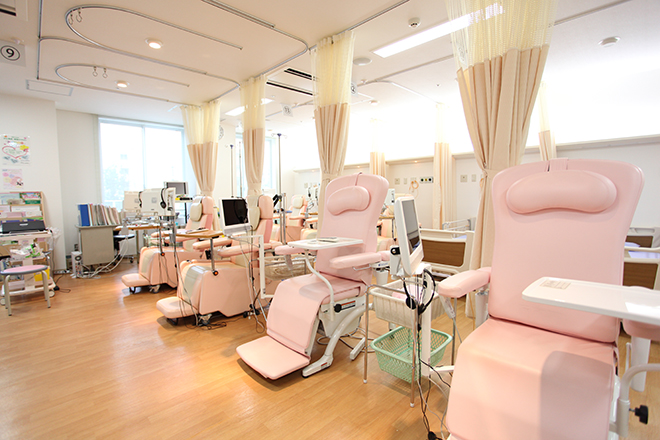
「放射線治療」は、「手術」「薬物療法(抗がん剤)」とともにがん治療の3本柱として位置付けられています。
手術と同様に、“がんになった部分”に対する治療であり、治療効果や副作用の多くは治療部位に限られますが、“機能や形態の温存(残すこと)が図れる”、“副作用が少なく高齢者などにも行いやすい”などの特徴を持ち、完治を目指す根治照射から、心や体のつらさを和らげる緩和を目的とした治療まで、がんの種類や患者さんの状態に応じてさまざまな局面で用いられています。
当院では、高精度の放射線治療を行っており、それを支える高度な医療機器を備えています。例えば、IGRT(画像誘導放射線治療)に対応した外部照射装置(リニアック)2台を有し、放射線の強さに濃淡をつけ、正常組織を守りながら照射するIMRT(強度変調放射線治療)や、高い精度で病巣に集中して放射線を照射する定位照射を行っています。
また、京都府下に4台しかない小線源治療装置も保有しています。体の外から放射線を照射するリニアックに対し、体の内側から照射する小線源治療装置は、腔内照射や組織内照射で治療効果を発揮しています。
治療機器の高度化に伴い、複雑な治療を正確に行うことが一層求められています。当院では、放射線治療機器の品質管理や治療計画の最適化、検証を行う専門職である医学物理士をはじめ、放射線治療専門放射線技師、がん放射線療法看護認定看護師の有資格者が放射線治療専門医とチームを組み、一人ひとりの患者さんに最適な治療を行っています。
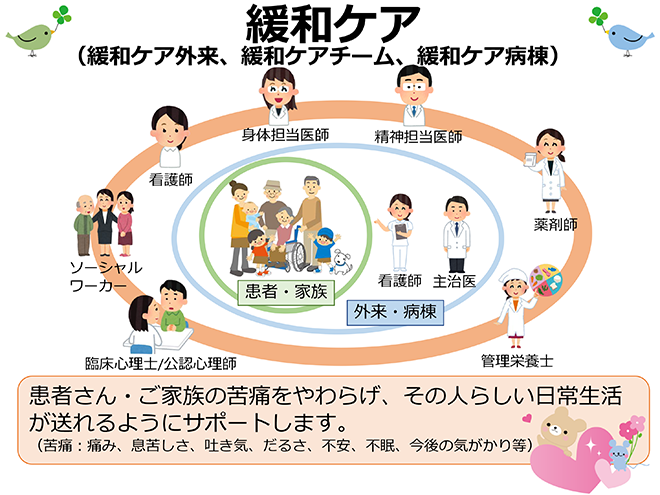
緩和ケア
「緩和ケア」という言葉をご存じですか?
生命をおびやかす病と付き合っていかなければならなくなったとき、からだの不快な症状、こころの苦しみ、生活にかかわるお金のこと、社会保障制度や医療福祉サービスのことなど、さまざまな心配事が生じてくるかもしれません。
当院の緩和ケアでは、さまざまな専門スタッフがあなたと共にそのような心配事に向き合います。診断されたその日から、病気の進行の程度に関係なく、このケアを受け始めることができます。
■当院の緩和ケアの特徴
当科への依頼内容は多岐に渡りますが、外来通院中の方では特に身体症状のコントロールを目的に薬剤調整や神経ブロック、緩和的放射線治療の適応などを検討される方が多くなっています。治療入院中の方では、身体症状のコントロールと併せて臨床心理士との面接を希望される方や、緩和ケア病棟に入院するための手続きをされる方が多くいらっしゃいます。
■緩和ケア部門へのアクセス
緩和ケアをお受けになりたい方は主治医にご相談ください(主治医からの依頼が必要です)。
事前に緩和ケアについてもう少し知りたいという方は、がん相談支援センター(075-311-5311(代))までお問い合わせください。
看護専門外来・がん看護など
専門的な知識を持った専門看護師、認定看護師、学会などの指定研修を受けた看護師が、ライフステージに応じて、患者さんやそのご家族の健康管理や病気に関する情報提供を行うとともに、不安や悩みの相談に応じます。がん患者の方などが、在宅療養を継続するためのセルフケアの支援を目的とした外来です。
- がん看護(カウンセリング)外来:
がんと診断された時から、患者さんやそのご家族の気がかりや心配事の相談に応じます。 - ストーマ外来:
人工肛門(ストーマ)を造る手術を受けた方やそのご家族が、安心して日常生活を送る事ができるように支援します。 - リンパ浮腫外来:
リンパ浮腫ケアを行うことで苦痛の緩和に努めるとともに、患者さんやそのご家族がセルフケアできるように指導しています。 - 乳がん看護外来:
乳がんと告知された時から、治療選択や不安などの相談に応じ、支援します。 - 放射線療法看護外来:
放射線療法を受ける患者さんやそのご家族の治療に対する思いや不安を伺い、解消できるように支援します。 - 造血幹細胞移植後長期フォローアップ外来(成人・小児):
移植後の患者さんやそのご家族が、退院後の生活で困っていることや不安に思っていることについて支援します。小児患者さんには、成長発達に合わせて病気や治療の説明、復園・復学支援を行います。
<がん関連(糖尿病など)>
- フットケア外来:
糖尿病の患者さんを対象に、正しい足のケア方法などの指導を行います。糖尿病透析予防外来:患者さんが主体となって、糖尿病性腎症と上手く付き合っていくために必要なアドバイスを行い、生活の見直しを支援します。 - 腎代替療法選択外来:
腎代替療法(血液透析、腹膜透析、腎移植)といった治療法について、患者さんやそのご家族の治療に対する思いや不安を伺い、適切な治療法が選択できるよう支援します。 - 腹膜透析看護外来:
患者さんやそのご家族が、安心して自宅で腹膜透析を実施できるよう支援します。
がんカウンセリング(がん看護)外来
患者さんががんと診断された時から、専門看護師・認定看護師・公認心理師が、患者さんやそのご家族の気がかりや心配事の相談に応じます。そして、医師、薬剤師、栄養士、リハビリスタッフ、医療相談員(MSW=医療ソーシャルワーカー)などと連携を図りながら、“患者さん一人ひとりに合わせた”適切な支援を行います。
栄養相談
食事と栄養について
がんの治療を支えていくためには、食事で栄養を摂取して体力を保つことが大切です。しかし、治療による副作用や合併症により食欲低下や味覚の変化、吐き気や下痢などに悩まされ、思うように食事がとれなくなることもあります。また、「どんなものを食べたらよいのか?」「食べたらいけないものはあるのか?」といった疑問もあるかもしれません。
当院では患者さんの食事の悩みに対して管理栄養士が病室を訪問し、食べやすい食事の紹介や、患者さんの症状に合わせた食事の調整を行っています。
また、化学療法(抗がん剤治療)や放射線治療で外来に通院中の患者さんには、できるだけ栄養状態を保てるよう、ご自宅での食事の工夫や、栄養を効率的に摂取できる方法などのアドバイスを行っています。 具体的な資料として、食事の工夫をはじめ、レシピ等を食事パンフレット『がん患者さんとご家族のための食事のヒント』にまとめています(最新版2019年4月発行)。
(当院ホームページ 栄養科の『がん患者さんとご家族のための食事のヒント』はこちら)
管理栄養士・医師・看護師・薬剤師など、さまざまな専門スタッフが連携し、患者さんの食事や栄養についての心配や不安に寄り添うことを心がけています。栄養相談を希望される方は医療スタッフにお声がけください。
がんリハビリテーション
がんのリハビリテーションとは?
「がん患者さんの生活機能と生活の質(quality of life; QOL)の改善を目的とする医療ケアであり、がんとその治療による制限を受けた中で、患者さんに 最大限の身体的、社会的、心理的、職業的活動を 実現させること」と定義されています。
当院には「がんリハビリテーションの研修」を修了したスタッフが多数在籍しており、医師、看護師、医療相談員など専門職と連携したチーム医療をおこなっています。
また長期的な視点をもって医療ケアを展開する当院は、患者さん一人ひとりの病期(病気の進行度)に合わせたがんリハビリテーション医療を提供しており、その実績は全国でも上位を占めています。
がん患者の病期別リハビリテーション
| 病期 | 目的/内容 |
| 予防的 | |
| 回復的 | 機能障害、能力低下が存在する患者さんに対して、機能の回復を図ります。 |
| 維持的 | 病期の進行に伴い機能障害が進行している患者さんに対して、食事等のセルフケアや移動能力等の身体活動の維持、改善を図ります。 |
| 緩和的 | 末期のがん患者さんに対して、その要望を尊重しながら、QOLの高い生活が送れるように支援します。 |
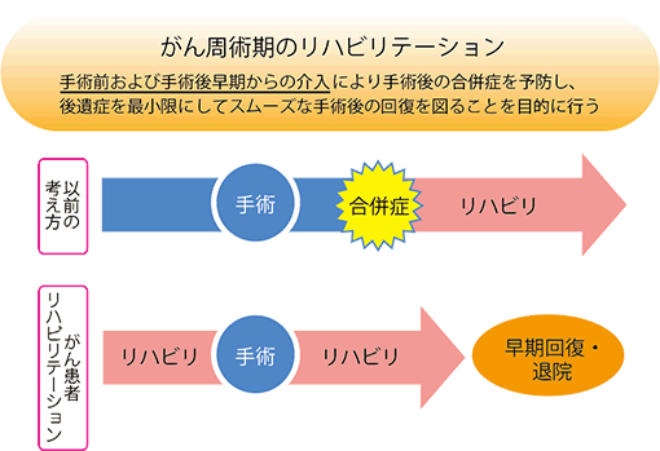
周術期(手術前から手術後)のリハビリテーション
当院では手術前および手術後早期からのリハビリテーションを実施します。これにより手術後の合併症を予防し、早期回復・退院を目指しています。
地域との連携(在宅医療・施設でのケア)
~住み慣れた場所で医療、介護を受けるには~
外来受診から入院、退院までの療養を一貫してサポートできるよう、入院前から退院後を見据えた療養先の決定、在宅環境の調整や関係機関との連携を行います。
■かかりつけ医等との連携
- 入院前、退院後もかかりつけの先生とのスムーズな連携を行います。
- 地域がん連携パス手帳を用いて、かかりつけ医と専門医がきめ細かい診療情報を共有していきます。
がんの地域連携手帳(京都府統一版) https://www.pref.kyoto.jp/gan/renkei.html
-
- ■在宅医療チームとの連携
- 入院・外来の患者さんと地域の関係機関等をつなぎます。
- 在宅医や訪問看護師、介護支援専門員などの在宅チームと密な連携を図りながら、療養生活を支えます。
-
- ■医療機関や施設等との連携
- 総合的・専門的な相談に、他職種・他部門と連携して対応します。
- 継続して療養が必要な場合には、患者さんに適切な転院先や施設との連携を行います。

